- پیشنهاد :تحقیق کنید :آیا کودک شما خجالتی است یا به سادگی گرم نمی کند؟
- پیشنهاد :تحقیق کنید آندومتریوز
- پیشنهاد :تحقیق کنید سفیدکننده مو
- پیشنهاد :تحقیق کنیدتغییر رنگ ادرار نشانه چیست؟
- پیشنهاد :تحقیق کنید سرطان مثانه چیست؟
- پیشنهاد :تحقیق کنید علائم هشدار دهنده سرطان پروستات
- پیشنهاد :تحقیق کنید آموزش استفاده از آب چغندر و چغندر برای رشد مو
- پیشنهاد تحقیق کنید خواص و روش تهیه شیر جو
- پیشنهاد تحقیق کنید تابستان بر سیستم گوارش شما چه تأثیر ی می گذارد؟
- پیشنهاد تحقیق کنید این علائم می تواند نشان دهد که آیا در مسیر کاهش وزن خود پیشرفت می کنید یا خیر
آخرین مطالب
امکانات وب
استناد: Nobili V، Alisi A، Raponi M. بیماری کبد چرب غیر الکلی کودکان: ارزش پیشگیری و درمانی مداخله شیوه زندگی. جهان J Gastroenterol 2009؛ 15 (48): 6017-6022
معرفی
بیماری کبدی چربی غیرالکلی (NAFLD)، یک مشکل سلامتی در سرتاسر جهان که عمدتا مبتلا به میلیون ها نفر در کشورهای غربی است، از استئاتوز ساده به استاتو هپاتیت غیرالکلی (NASH) و در نهایت سیروز کبدی و نارسایی کبد متغیر است. چند مطالعات مبتنی بر جمعیت گزارش کرده اند که شیوع NAFLD / NASH در طول سه دهه گذشته افزایش یافته است، در کودکان و نوجوانان، مشکلی در جهان وجود دارد [1-3]. شیوع شیوع آن از 2.6٪ به 10٪ با سن و تعداد عوامل خطر مرتبط با NAFLD افزایش می یابد. مهمترین عامل خطر برای NAFLD / NASH اضافه وزن و چاقی است و این بیماری در نوجوانان مردانه شایع است [4،5]. مطالعات شایع NAFLD در کودکان دارای اضافه وزن / چاق مقادیری از 8 تا 80 درصد گزارش شده است [2،4]. اختلاف در داده های شایع گزارش شده در این مطالعات بستگی به روش های مورد استفاده برای تشخیص دارد [6-11]. در حقیقت، اگر چه تشخیص قطعی NASH و تشخیص فیبروز و درجهبندی به بیوپسی کبدی نیاز دارد، اغلب مطالعات محدود به استفاده از اقدامات غیرمستقیم مانند افزایش سطح آلانین ترانس آمیناز (ALT) و سونوگرافی برای پیش بینی نتایج بافتی محدود شده اند [4،12].
دوره بالینی NAFLD، همچنین مدیریت کبد چرب و استاتو هپاتیت، با شناخت محدودی از تاریخ طبیعی و پاتوژنز بیماری، و کمبود روش های مطمئن و موثر درمان [13،13] پیچیده است. اغلب کودکان NAFLD بدون علامت هستند و علائم و نشانه های متعددی که مشاهده می شوند اغلب نامطلوب هستند. NAFLD یک بیماری چند وجهی است که بالینی ممکن است شامل افزایش سطح ALT سرم، هیپرلیپیدمی، هیپرگلیسمی و مقاومت به انسولین باشد، همراه با افزایش وزن بدن و کبد اکوژنیک که نشان دهنده استئاتوز کبدی است [13-15]. در طی دوره ابتدایی بیماری، بسیاری از بیماران به شکل پیشرفته تر NAFLD پیشرفت می کنند، که ترکیبی از الگوی دیست متابولیک با آسیب شدید کبدی، از جمله استاتو هپاتیت، التهاب کبدی و فیبروز است [16].
برخلاف گذشته، امروزه، شناخت وسیع و رو به رشد این بیماری وجود دارد، اما برخی از جنبه های پاتوژنز و چند علیت هنوز هم نامطلوب هستند [17،18]. به عنوان یک نتیجه، در حال حاضر، تنها وجود عوامل مرتبط با خطر است که کمک می کند تا به روز رسانی برنامه مدیریت کودکان NAFLD، که اساسا بر بهبود کیفیت زندگی فرد، به طوری که کاهش مرگ و میر ناشی از NAFLD. در این برنامه مدیریت، مداخله شیوه زندگی (رژیم و ورزش) بهترین انتخاب برای درمان NAFLD / NASH در کودکان است [19،20]. با این حال، پیشگیرانه بالقوه مداخله شیوه زندگی در کودکان مبتلا به NAFLD / NASH تا کنون مورد بررسی قرار نگرفته است.
در اینجا، ما دوره بالینی، پاتوژنز و مدیریت NAFLD اطفال در کودکان را در نظر می گیریم و تأثیرات پیشگیرانه و درمانی مداخله شیوه زندگی را برجسته می کنیم. علاوه بر این، ما توصیه های بیشتری در زمینه پیشگیری از NAFLD در کودکان ارائه می کنیم، اما ما همچنین فرض می کنیم که به زودی یک برنامه ملی برای ارتقاء آموزش تغذیه و افزایش فعالیت بدنی برای پیشگیری از بیماری در افرادی که در معرض خطر قرار دارند انجام خواهد شد.
دوره درماني و پاتوژنز NAFLD اطفال
کودکان NAFLD، مانند بزرگسالان، به عنوان تجمع چربی در کبد تعریف می شوند که بیش از 5-10٪ در وزن مرطوب، در صورت عدم مصرف الکل بیش از حد [21]. اگر چه، تاریخ طبیعی NAFLD در کودکان کم است، این یک بیماری کبدی چند فاکتور است که شامل طیف وسیعی از ویژگی های بالینی: تجمع چربی ساده کبد (استئاتوز کبدی)؛ استئاتوز همراه با التهاب و دیگر شواهد آسیب سلولی، از جمله درجه های مختلف فیبروز (NASH)؛ و بیماری کبد در مرحله پایانی، مانند موارد نادر سیروز و کارسینوم هپاتوسلولار [12،22].
تمام عوامل ژنتیکی و محیطی که مسئول کبد چرب و پیشرفت آن به NASH هستند هنوز مبهم هستند. بیشترین مدل پذیرفته شده، یک فرآیند چندین بازدید است (شکل 1)، در طی آن اولین ضربه موجب انباشت چربی در کبد می شود که سبب ایجاد استئاتوز کبدی می شود و هپاتوستی ها را بیشتر در معرض کوفاکتور های اضافی قرار می دهد (یعنی استرس اکسیداتیو، اختلال عملکرد میتوکندری ، تولید بیش از حد تولید و انتشار سیتوکین های التهابی التهابی، اختلال آديپو سيتوكين و فعال سازی سلول های ستاره ای) كه موجب آسیب دائمی كبد می شود كه به NASH منجر می شود [17،23،24].
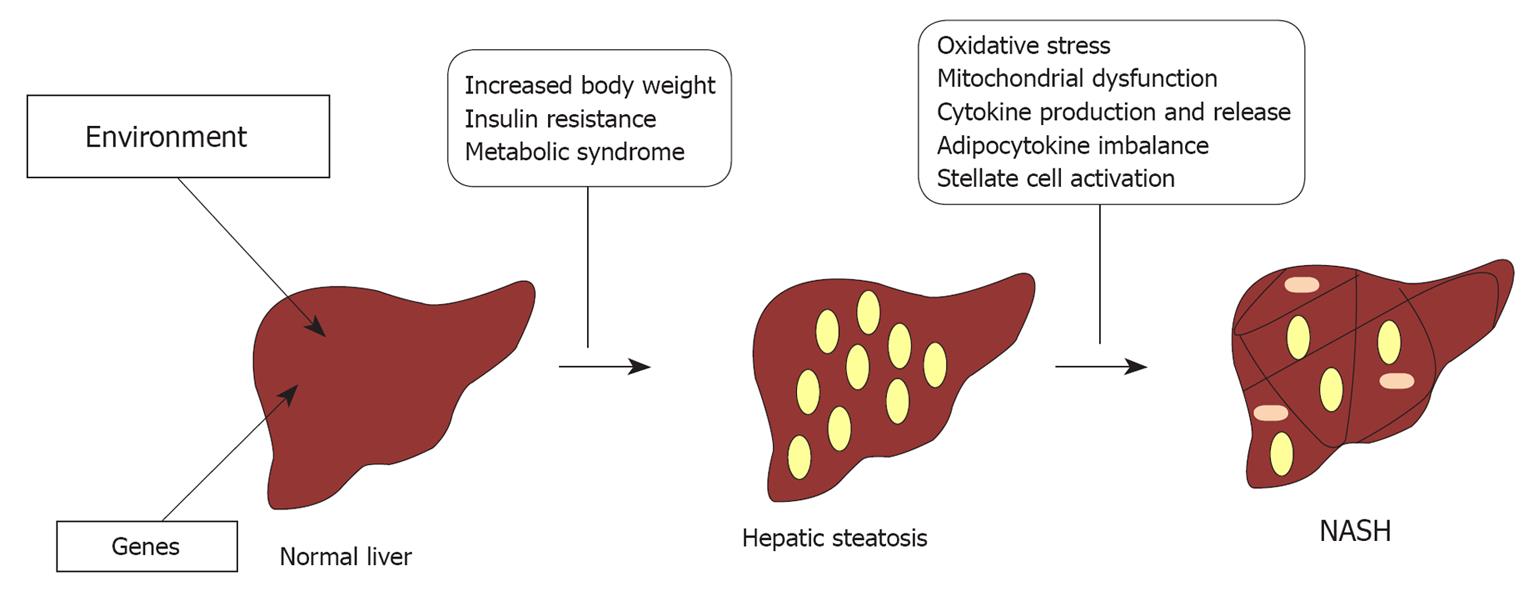
علل استئاتوز کبدی
استئاتوز کبدی ناشی از عدم تعادل بین انتقال چربی در کبد و ترشح یا متابولیسم آن است. به دلایل مختلف چربی در کبد تجمع می یابد، به خصوص: مصرف بیش از حد از اسیدهای چرب آزاد رژیم غذایی (FFAs)، لیوژنز کبدی de novo و افزایش نفوذ FFA کبدی ناشی از مقاومت به انسولین [25،26]. جالب توجه است که Donnelly و همکاران [27] نشان دادند که انباشت کبد FFA در افراد NAFLD از اسیدهای چرب غیر استرادیده برای حدود 60 تا 80 درصد حاصل می شود؛ لیپوژنز de Novo برای 26٪ و از رژیم غذایی حدود 15٪ است. این یافته ها این فرضیه را تقویت می کند که چند مسیر درون سلولی ممکن است به تجمع چربی های کبدی در NAFLD کمک کند. این راهها شامل مقرراتزدایی اکسیداسیون بتا، کاهش صادرات لیپید کبدی از طریق لیپوپروتئینهای بسیار کم چگالی، افزایش لیپوژنز به علت فعال شدن وابستگی به انسولین پروتئین اتصال دهنده عنصر نظارتی استرول (SREBP-1c) و فعال شدن گلوکز پاسخ کربوهیدرات پروتئین اتصال دهنده عنصر (ChREBP) [28].
استاتو هپاتیت و فیبروز
عوامل متعددی در پیشرفت دوم ضربه از استئاتوز ساده به NASH نقش مرکزی دارند. پیشنهاد شده است مکانیزم های مختلفی شامل افزایش استرس اکسیداتیو، التهاب، آپوپتوزی هپاتوسلولار و فیبروژنز [17، 29، 30]. شواهد تجمعی وجود دارد که استرس اکسیداتیو و اختلال عملکرد میتوکندری در پاتوژنز استئاتوپاتیت مربوط به علت اولیه آن است [31،32]. علاوه بر این، استرس اکسیداتیو و اختلال عملکرد میتوکندری، با مقاومت به انسولین، یک شبکه پیچیده از تعاملات را تشکیل می دهند که باعث آسیب پیشرونده کبد (فیبروز) می شود که باعث انقباض مزمن FFA، کاهش آنتی اکسیدانی، افزایش سمیت کتف در سلول ها و ارتقاء سلول ستون فعال سازی و تکثیر [33-35]. این آخرین رویداد در نهایت موجب افزایش التهاب، آپوپتوز و فیبروز کبدی می شود [36].
مدیریت NAFLD / Nash Pediatric: درمان اوليه و پيشگيری از عوامل دارويی
سطح کلسترول تری گلیسیرید، گلوکز، انسولین، ALT سرم، شاخص توده بدنی (BMI) و دور کمر (چاقی مرکزی) همه ویژگی های بالینی بالقوه کودکان NAFLD هستند که نشان می دهد که مداخلات بر روی این متغیرها می توانند به درمان کبد چرب کمک کنند، و همچنین برای جلوگیری از پیشرفت به NASH [37]. از سوی دیگر، حل اختلافات بافت شناختی که با بیوپسی کبدی نشان داده شده است، در این زمان، هدف اصلی درمان NASH است [20،38].
چندین مطالعه اخیر برای بررسی اثرات ترکیب غذا بر روی NAFLD / NASH در کودکان انجام شده است [39-41]. با این حال، برخی دیگر نیز به بررسی تأثیر محدودیت انرژی همراه با فعالیت بدنی و درمان دارویی (به عنوان مثال ویتامین E) پرداختند [42،43].
رژیم غذایی و ورزش
همانطور که اکثر کودکان NAFLD دارای اضافه وزن و چاق هستند، کاهش وزن ممکن است به کاهش شیوع NAFLD کودکان کمک کند. کاهش وزن می تواند از طریق رژیم غذایی و ورزش مناسب به دست آید، این امر منجر به بهبود قابل توجه در ALT سرم و بافت شناسی کبدی در بزرگسالان با NAFLD [44،45]. مطالعات انجام شده در مورد کودکان نشان داده است که کاهش وزن به طور متوسط می تواند باعث بهبود BMI و سطح ALT در سرم و کاهش نفوذ کبد چرب و التهاب کبدی شود، اگرچه هیچ تغییری در میزان فیبروز مشاهده نشده است (43،46).
بر اساس شناخت پاتوژنز NAFLD، رژیم غذایی مناسب ممکن است یک رژیم شاخص کم گلیسمی باشد؛ در حقیقت، یک رژیم مشابه میتواند منجر به کاهش ALT سرم و استئاتوز کبدی شود [47،48]. با این وجود، محدودیت سریع و بیش از حد کالری و کاهش وزن توصیه نمی شود زیرا ممکن است به طور بالقوه باعث اختلال متابولیسم و آسیب کبدی شود (12).
ویتامین E
همانطور که استرس اکسیداتیو نقش مهمی را در پاتوژنز NASH ایفا می کند، استفاده از آنتی اکسیدان های طبیعی مانند ویتامین E به عنوان روشی درمانی برای بیماران NASH مورد بررسی قرار می گیرد. به نظر می رسد ویتامین E در بهبود بافت شناسی ALT و کبد در بزرگسالان با NAFLD [49] است. با این حال، تنها یک مطالعه باز نشان داده است که درمان 2 تا 4 ماهه با ویتامین E باعث کاهش ALT سرم در کودکان چاق می شود [50]. کارآیی ویتامین E در حال حاضر در یک مطالعه مبتنی بر بافت شناسی، دو سو کور، تصادفی و کنترل شده با پلاسبو توسط شبکه تحقیقاتی بالینی NASH انجام شده و نتایج آن در سال 2010 (ClinicalTrials.gov شناسائی: NCT00063635) در دسترس است.
حساسیت به انسولین
بنابراین، بیشتر بیماران مبتلا به NAFLD کودکان با مقاومت به انسولین، یکی دیگر از رویکردهای کاهش اختلالات متاستاتیک و بافت شناختی مرتبط با این بیماری کبدی، درمان با عوامل انسولین حساسیتزا هستند. متفورمین، یک بیواناد، تنها عامل ایجاد حساسیت به انسولین است که برای درمان NAFLD کودکان مورد ارزیابی قرار گرفته است. متفورمین در درمان دیابت نوع 2 در کودکان به طور ایمن و موثر به نظر می رسد [51،52]. علاوه بر این، متفورمین در مطالعات مختلفی انجام شده است که بهبود قابل توجهی در ALT و استئاتوز کبدی نشان داده شده است [3]. یک کارآزمایی کنترل شده تصادفی با متفورمین به عنوان یک مونوتراپی در NAFLD اکنون در حال انجام است (ClinicalTrials.gov شناسه: NCT00063635). همچنين تيازوليدينژيونها مانند پioglitazone و rosiglitazone به طور موفقيت آميز براي بهبود مقاومت به انسولين و احتمالا بافت شناختي کبد در بزرگسالان مورد استفاده قرار ميگيرند، اما استفاده از آنها در کودکان هنوز هم نياز به يک مطالعه کنترل دقيق قبل از مصرف آنها در عمل باليني دارد [53-55 ]
اسید اورستو سیکوسولیک (UDCA)
UDCA ممکن است به عنوان عامل سیتوپروتئین و آنتی اکسیدان عمل کند. این قادر به کاهش سطح ALT و بهبود بافت شناسی کبد در بزرگسالان با NAFLD می باشد [56]. با این حال، در یک کارآزمایی کنترل تصادفی، Vajro و همکاران [57] با استفاده از سونوگرافی نشان دادند که UDCA در بهبود ALT یا استئاتوز سرم، به تنهایی و در ترکیب با رژیم غذایی بی اثر است. از سوی دیگر، یک کارآزمایی کنترل شده تصادفی دیگر نشان داده است که UDCA در ترکیب با ویتامین E ممکن است ALT سرم و بافت شناسی کبد را بهبود بخشد، بلکه باعث کاهش آپوپتوز خونریزی و بازگرداندن سطح سرمی آدیپونکتین می شود [58،59].
پیشگیری و درمان اختلالات زندگی در مورد شدت و نتیجه NAFLD
بیماران مبتلا به اختلال عملکرد کبدی اولیه مانند استئاتوز کبدی ساده یا در معرض خطر ابتلا به بیماری شدید، از جمله NASH و سیروز، نیاز به تشخیص زودهنگام و درمان شدید دارند. همانطور که قبلا ذکر شد، گزینه های درمان محدود هستند و توصیه می شود که کاهش وزن در رژیم غذایی توصیه شود. گرچه رژیم های غذایی اغلب دشوار است، آنها همچنین دارای ارزش پیشگیرانه زیادی هستند. در حقیقت، یک برنامه مدیریتی (شکل 2) که شامل رژیم غذایی مناسب و فعالیت های فیزیکی مناسب می شود، نه تنها باعث تقویت یک شیوه زندگی سالم، بلکه جلوگیری از توسعه NAFLD / NASH نیز می شود.
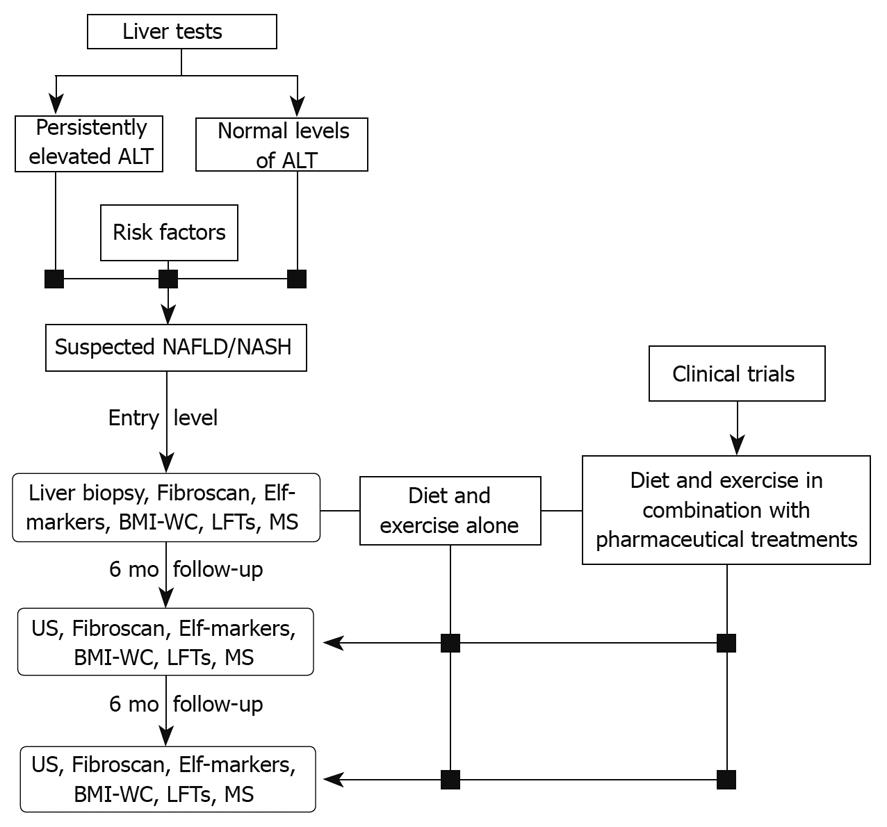
اثرات پیشگیرانه NAFLD رژیم غذایی و ورزش
کاهش وزن تا کنون تنها درمان اثبات شده برای NAFLD کودکان بوده است. بنابراین، رژیم غذایی و ورزش را می توان اولین خط دفاع برای جلوگیری از شروع NAFLD و پیشرفت به NASH در کودکان در معرض خطر بالا در نظر گرفته. همانطور که در مطالعات اخیر نشان داده شده است، این گروه شامل افراد دارای اضافه وزن و چاق و همچنین کودکان مبتلا به مقاومت به انسولین، سندرم متابولیک، دیابت نوع 2 و افرادی با وزن کم هنگام تولد است [2،60،61].
با این حال، توصیه هایی برای تغییرات شیوه زندگی باید بر اساس سلامت عمومی بیماران انتخاب شود زیرا ممکن است خیلی سریع کاهش وزن ممکن است بیماران را به پیامدهای شدید متابولیک و افزایش خطر مرگ و میر منجر شود.
ما توصیه می کنیم یک رژیم غذایی حاوی 25٪ کالری / کیلوگرم در روز برای افراد دارای اضافه وزن و چاق داشته باشیم و رژیم های سالم (40-45 کالری / کیلوگرم در روز) برای کودکان دارای وزن طبیعی بدن توصیه می شود. مقدار کالری تجویز شده همچنین به فعالیت جسمانی و روال روزانه مربوط می شود. ترکیب رژیم غذایی شامل کربوهیدرات دستگاه گوارش کم (60٪ -50٪)، چربی (23٪ -30٪) و پروتئین (15٪ -20٪) است. یک ترکیب چربی از دو سوم اشباع نشده و یک سوم اشباع؛ و نسبت ω6 / ω3 تقریبا 4: 1، مطابق با توصیه های رژیم غذایی ایتالیایی. رژیم غذایی برای ترجیحات فردی برای بهبود رعایت رژیم مناسب است، که ممکن است به ویژه در کودکان و نوجوانان فقیر باشد. برنامه تمرینی روزانه متوسط، شامل 45 دقیقه / روز فعالیت فیزیکی هوازی، نیز توصیه می شود. در هر بازدید، افراد یا والدین خود را برای رعایت پیروی از توصیه های شیوه زندگی، یادآوری رژیم غذایی و فعالیت بدنی 3 را پر کنید. یک تیم چند رشته ای شامل متخصصان تغذیه، متخصصان متخصص قلب و عروق، متخصصان غدد درون ریز، روانشناسان و متخصصین قلب و عروق، بیمار را ارزیابی می کند و از نزدیک آن را دنبال می کند. شرکت کنندگان و والدین آنها در چگونگی تمرین و پیروی از برنامه تمرین، توسط یک فیزیولوژیست ورزشی ماهر به عنوان بخشی از برنامه چند رشته ای ما آموزش داده می شود. هر 6 ماه پس از درمان، کودکان مبتلا به NAFLD تحت سونوگرافی، آزمایشات آزمایشگاهی، ارزیابی متخصصین تغذیه و آزمایشهای روانشناختی قرار می گیرند. در جدول 1 ما میزان موفقیت و شکست ما پس از مداخله درمانی را در کودکان مبتلا به NAFLD اثبات شده با بیوپسی گزارش می کنیم.
جدول 1 میزان موفقیت و شکست پس از مداخله درمانی در کودکان مبتلا به NAFLD کبد-بیوپسی (٪).
بنابراین، توصیه هایی برای مداخله در شیوه زندگی در کودکان مبتلا به بالا بودن خطر و افراد مبتلا به کبد چرب باید بر اساس یک مدل مراقبت یکپارچه، بیمار، و همچنین اعضای خانواده را تشویق کند تا رژیم و اهداف ورزش را برای جلوگیری از پیشرفت NAFLD / NASH تشویق کند.
مدل مراقبت یکپارچه
بیماران NAFLD نیاز به رویکرد چند رشته ای دارند که شامل متخصصین بهداشتی با تخصص های مختلف می شود. این امر حتی برای بیماران کودکان نیز بسیار مهم است، که مراقبت از آنها نیز شامل خانواده و سایر ارائه دهندگان مراقبت از قبیل کارکنان مدرسه می باشد. در این راستا، لازم است به وضوح یک مدیر پرونده با یک نقش رهبری قوی، که می تواند مدیریت پرونده را هماهنگ کند، مشخص شود. مدیریت پرونده به عنوان فرآیند برنامه ریزی، هماهنگی، مدیریت و بررسی خدمات ارائه شده به منظور اطمینان از این که به نیازهای ارزیابی پاسخ می دهد، تعریف می شود. چالش این مدل برای متخصصین مختلف برای کار در حین و پس از آن، قرار دادن بیمار در هسته سیستم است. بنابراین یک سیستم مدیریت موثر باید بر اساس مراحل مختلف باشد [62].
گام اول برنامه ریزی استراتژیک و تهیه خدمات است که شامل فعالیت های مختلف و ادغام مهارت ها در یک تیم حرفه ای است که شناسایی و غلبه بر موانع فردی و سازمانی را برای دسترسی به مراقبت های بهداشتی به موقع تضمین می کنند. هماهنگی، نظارت و ارزیابی نتایج به دست آمده از تلاش این تیم های یکپارچه باید به صورت منظم انجام شود، زیرا آنها برای دستیابی به اجرای مناسب بسیار مهم هستند.
مرحله دوم مدیریت اطلاعات است. در حقیقت، برای کار به شیوه ای یکپارچه، برقراری ارتباط خوب بین تمام تخصص های حرفه ای ضروری است.
سومین مرحله از این مدل ناشی از جریان اطلاعات بین متخصصین مختلف و بیمار است. در این راستا، باید نسبت به بیماران و بستگان خود یک عملکرد آموزشی داشته باشیم تا بتوانیم به طور فعال در تصمیم گیری و اجرای درمان های مورد نیاز شرکت کنیم.
در بیمارستان Bamibo Gesu، این مدل مراقبت یکپارچه تبدیل به مدل بهداشتی مراقبت از انتخاب است. از سال 2003، واحد کبد کلینیک سرپایی چندرسانه ای را برای تشخیص و نظارت بر بیماران تحت تاثیر NAFLD / NASH اجرا کرد. هپاتولوژیست به عنوان مدیر پرونده عمل می کند، برنامه مراقبت از فرد فرد را به عهده می گیرد، و فعالیت های بالینی را با هدف اطمینان از اینکه همه آنها در روز بازپرسی سرپایی انجام می شود، هماهنگ می کند.
علاوه بر هپاتولوژیست، تیم چند رشته ای شامل: غدد درون ریز و متابولیسم، به این دلیل که این بیماران اغلب با سندرم متابولیک، با استعداد به هیپرسیونیسم، عدم تحمل گلوکز و دیابت نوع 2 مواجه هستند. متخصص قلب و عروق، که از مسائل قلبی عروقی مراقبت می کند، از فشار خون بالا شریان ها تا افزایش خطر بیماری های قلبی عروقی؛ رادیولوژیست برای نظارت بر ضایعات کبدی؛ متخصص تغذیه برای پیروی از تغییرات غذایی مناسب و افزایش فعالیت فیزیکی تجویز شده به صورت فردی؛ و روانشناس به نظر نگرش های روانشناختی که ممکن است پیش رفته، و یک رژیم ناسالم و سبک زندگی بی تحرک را حفظ کند.
همانطور که در برنامه تعریف شده است، نتایج مراقبت های بهداشتی و نتایج بالینی توسط تیم ارزیابی می شود و هدف بحث های کالج است تا به طور مشترک شناسایی موانع و مناسب ترین راه برای غلبه بر آنها باشد.
این مدل سازمانی که مدرک موردنظر نقش اصلی را ایفا می کند، کیفیت و کارایی فرایند مراقبت چندین متخصص را تضمین می کند و منجر به نسبت سود و سود مطلوب در سطح فردی و اجتماعی می شود. در بیمارستان ما این مدل به خوبی انجام شده است. در حقیقت، این امر به ما اجازه می دهد تا به طور قابل ملاحظه ای رضایت بیمار و پایبندی به دارو را افزایش دهیم و به مقادیر نزدیک به 80٪ برسیم. [43]
نتیجه
NAFLD / NASH عامل اصلی بیماری کبد کودکان در کشورهای غربی شده است. راهکارهای متعددی برای ایجاد درمان دارویی در کودکان وجود دارد، اما راهبردهای بهداشتی و تغذیه مانند عادات ورزشی مناسب و رویکرد جامع در زمینه مدیریت وزن در مدرسه و محیط اطراف، می تواند تاثیرات بهداشت عمومی NAFLD کودکان را کاهش دهد. ما معتقدیم که مدل مراقبت یکپارچه ما نه تنها یک مدل کارآمد و موثر برای مدیریت مراقبت از بیماران NAFLD است که نیاز به مداخله ارائه دهندگان مراقبت های بهداشتی با زمینه و تخصص متفاوت دارند، بلکه یک نقطه شروع خوب برای برنامه ملی آموزش تغذیه و ورزش برای جلوگیری از بیماری در کودکان خطرناک (یعنی اضافه وزن / چاق کودکان).
پانویسها و منابع
نظرسنجی های نظرسنجی: فیلیپ Rosenthal، MD، استاد کودکان و جراحی، UCSF، 500 Parnassus خیابان، جعبه 0136، MU 4-شرق، سان فرانسیسکو، CA 94143، ایالات متحده؛ ناحم مندز سانچز، MD، PhD، گروه Biomedi
1. Barshop NJ، Sirlin CB، Schwimmer JB، Lavine JE. مقاله بررسی: اپیدمیولوژی، پاتوژنز و درمان های بالقوه بیماری کبد چرب غیر الکلی کودکان. Aliment Pharmacol Ther. 2008؛ 28: 13-24.
2. Alisi A، Manco M، Panera N، Nobili V. ارتباط بین دیابت نوع دو و بیماری کبدی چربی غیر الکلی در جوانان. ان Hepatol. 2009؛ 8 Suppl 1: S44-S50.
3. Alisi A، Manco M، Vania A، Nobili V. بیماری کبد چربی غیرالکلی کودکان در سال 2009. J Pediatr. 2009؛ 155: 469-474.
4. Patton HM، Sirlin C، Behling C، Middleton M، Schwimmer JB، Lavine JE. بیماری کبدی چربی غیرالکلی کودکان: ارزیابی انتقادی از داده های فعلی و پیامدهای آن برای تحقیقات آینده. J Pediatr Gastroenterol Nutr. 2006؛ 43: 413-427.
5. Papandreou D، Rousso I، Mavromichalis I. به روز رسانی در مورد بیماری کبدی چربی غیر الکلی در کودکان. کلین نتر. 2007؛ 26: 409-415.
6. Dunn W، Schwimmer JB. بیماری کلیوی چاقی و بیماری کبد چرب غیر کلاسیک در کودکان. Gastroenterol Rep. 2008؛ 10: 67-72.
7. Kinugasa A، Tsunamoto K، Furukawa N، Sawada T، Kusunoki T، Shimada N. کبد چرب و تغییرات فیبری آن در چاقی ساده کودکان یافت می شود. J Pediatr Gastroenterol Nutr. 1984؛ 3: 408-414.
8. Kawasaki T، Hashimoto N، Kikuchi T، Takahashi H، Uchiyama M. رابطه بین کبد چرب و هیپرانسولینمی در کودکان چاق ژاپنی. J Pediatr Gastroenterol Nutr. 1997؛ 24: 317-321.
9. Tazawa Y، Noguchi H، Nishinomiya F، Takada G. فعالیت آلانین آمینوترانسفراز سرم در کودکان چاق. Acta Pediatr. 1997؛ 86: 238-241.
10. Zou CC، Liang L، Hong F، Fu JF، Zhao ZY. سرم آديپونکتين، ميزان مقاومت و کبد چرب غير الکلی در کودکان چاق است. Endocr J. 2005؛ 52: 519-524.
11. Schwimmer JB، Deutsch R، Kahen T، Lavine JE، Stanley C، Behling C. شيوع كبد چربي در كودكان و نوجوانان. اطفال 2006؛ 118: 1388-1393.
12. Manco M، Bottazzo G، DeVito R، Marcellini M، Mingrone G، Nobili V. بیماری کبدی چربی غیرالکلی در کودکان. J Am Coll Nutr. 2008؛ 27: 667-676.
13. Patton HM، Lavine JE، ون Natta ML، Schwimmer JB، Kleiner D، Molleston J. ارتباطات بالینی هیستوپاتولوژی در استاتو هپاتیت غیر آلوئیک اطفال. گوارش 2008؛ 135: 1961 e2-1971.e2.
14. Nobili V، Reale A، Alisi A، Morino G، Trenta I، Pisani M، Marcellini M، Raucci U. افزایش ALT سرم در کودکان ارائه شده به بخش اورژانس: ارتباط با NAFLD. حفاری کبد دیس 2009؛ 41: 749-752.
15. Manco M، Marcellini M، Devito R، Comparcola D، Sartorelli MR، Nobili V. سندرم متابولیک و بافت شناسی کبدی در steatohepatitis کودکان غیر الکلی. Int J Obes (Lond). 2008؛ 32: 381-387.
16. Ong JP، یونسی ZM. اپیدمیولوژی و تاریخ طبیعی NAFLD و NASH. کلین کبد دیس 2007؛ 11: 1-16، vii.
17. ماررا ف.، گاستالدلی A، Svegliati بارونی G، Tell G، تیریبلی C. مؤلفه های مولکولی و مکانیزم پیشرفت استاتو هپاتیت غیر الکلی. مدال ها مد Mol 2008؛ 14: 72-81.
18. de Alwis NM، روز CP. بیماری کبدی چربی غیر الکلی: مایع به تدریج پاک می شود. J Hepatol. 2008؛ 48 Suppl 1: S104-S112.
19. Pardee PE، Lavine JE، Schwimmer JB. تشخیص و درمان استاتو هپاتیت غیر آلوئیک اطفال و پیامدهای جراحی بارداری. سمین Pediatr Surg. 2009؛ 18: 144-151.
20. Socha P، Horvath A، Vajro P، Dziechciarz P، Dahwan A، Szajewska H. مداخلات فارماکولوژیک برای بیماری کبد چربی غیرالکلی در بزرگسالان و کودکان: بررسی سیستماتیک. J Pediatr Gastroenterol Nutr. 2009؛ 48: 587-596.
21. Neuschwander-Tetri BA، Caldwell SH. استاتو هپاتیت غیرالکلی: خلاصه ای از یک کنفرانس تنها موضوع AASLD. هپاتولوژی 2003؛ 37: 1202-1219.
22. Bugianesi E. استئاتوهپاتیت غیر آلي و سرطان. کلین کبد دیس 2007؛ 11: 191-207، X-XI.
23. CP روز ژنها یا محیطی برای تعیین بیماری کبدی الکلی و بیماری کبدی چربی غیر الکلی. کبد بین المللی 2006؛ 26: 1021-1028.
24. Alisi A، Nobili V. ژنتیک مولکولی NASH: نقش پلی مورفیسم. J Hepatol. 2007؛ 47: 868-869؛ نویسنده پاسخ 870-871.
25. Tessari P، Coracina A، Cosma A، Tiengo A. متابولیسم لیپید های کبدی و بیماری کبدی چربی غیر الکلی. Nutr Metab Cardiovasc Dis. 2009؛ 19: 291-302.
26. Petta S، Muratore C، Craxì A. پاتوژنز بیماری کبد چرب غیر الکلی: حال و آینده. حفاری کبد دیس 2009؛ 41: 615-625.
27. Donnelly KL، اسمیت CI، Schwarzenberg SJ، Jessurun J، Boldt MD، پارک EJ. منابع اسیدهای چرب ذخیره شده در کبد و ترشح شده از طریق لیپوپروتئین ها در بیماران مبتلا به بیماری کبدی چربی غیر الکلی. J Clin Invest. 2005؛ 115: 1343-1351.
28. Tilg H، Moschen AR. مقاومت به انسولین، التهاب و بیماری کبدی چربی غیر الکلی. روند غدد درون ریز متاب. 2008؛ 19: 371-379.
29. Loria P، Carulli L، Bertolotti M، Lonardo A. تعامل غدد درون ریز و کبد: نقش مسیرهای اندوکرین در NASH. Nat Rev Gastroenterol Hepatol. 2009؛ 6: 236-247.
30. Atzori L، Poli G، Perra A. سلول ستون کبدی: سلول ستاره ای در کبد. اینترنال J Biochem Cell Biol. 2009؛ 41: 1639-1642.
31. Begriche K، Igoudjil A، Pessayre D، Fromenty B. Mitoc
